喘息の患者さんを対象にしたガイドラインの流れを下記に示しました(表1)
 |
 |
|||||||||||
 |
||||||||||||
喘息という病気は

- 喘息は、気道の慢性炎症疾患です。
- この炎症により、気道の平滑筋の収縮や粘膜の腫れ、分泌物が多くなり、気道が狭くなり、呼吸が苦しくなります。
- 自然にもしくは治療によって、その変化は初期のうちは元に戻り得ます。
- 早期からの非発作時のこの炎症を抑える治療が有効です。
診断のための問診
担当医からは下記の様な事柄について質問されると思います。
- 発症年齢やいままでの治療経過・病気の状態など
- 家族歴(祖父母/父母/兄弟姉妹にアレルギーがあるかどうか)
- 住環境(寝具/カーペット/ペット/冷暖房)
- 職場環境・学校の状況
- 喫煙の習慣(家族と本人)
- 運動をしたときに発作が起こりやすいかどうか
- いままでかかった病気・今かかっている病気
- いま使っている薬・合わなかった薬
【治療の基本】

喘息治療は、アレルゲン(アレルギーの原因となるもので、個人により異なりますが、ダニは多くの方に共通といえます。ダニのような吸入抗原ばかりでなく、食物による場合もあります)の除去や回避も、薬剤による治療とともに必要です。また、保護者をはじめとする患者さんを取り巻く多くの方々が疾患の治療や予防について理解し、協力し合えるようにしていくことが必要です。
●薬物療法
喘息の治療には、以下の両面からの治療が必要です。
| 長期管理薬:コントローラー | 発作を未然に防ぐために、症状がなくても継続的に使用する薬 |
| 発作時療薬:リリーバー | 喘息発作が起きたとき、あるいは起きそうな時だけ使用する薬 |
同じ名前の薬でも、内服薬(経口薬)、吸入薬、注射薬、貼付薬などの形状があります。
また、ステロイド薬、β2刺激薬にも、長期管理に使うものと発作時に使うものがあります。薬の作用については、使用方法、作用、副作用について十分に理解して使いましょう。
長期管理薬は発作のないときに使うので、人によっては症状がないのに薬を使うことに抵抗があるかもしれませんが、気道の炎症を抑え、改善するために薬を定期的に使って発作を起こさない様にするのが治療の基本です。
長期管理薬によって3ヶ月以上発作がない場合には、薬の使用量を減少させます。どの薬をどの様に減量するかについて医療スタッフと相談しましょう。また、現在の治療では発作が起きてしまう場合は、増量が必要ですので早めに相談しましょう。
| ステップダウン | 現在の治療薬で、発作を起こさない期間が3ヶ月以上続いて、状態が安定していたら、治療を一段階減らすなどの対応をします。発作を起こさない状態を続けるために必要な治療は続けます。 |
| ステップアップ | 現在の治療薬でも発作を起こしてしまう時には、もう一段階上の治療に進む方法です。 |
●発作時の対応と発作治療薬の使い方
発作が起きたら、あるいは起きそうだと思ったら、なるべく早めに短時間作用性β2刺激薬を吸入しましょう。
- 短時間発作性吸入β2刺激薬は、発作を抑える第一選択薬です。
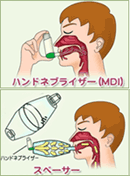
- 発作時の治療としてβ2刺激薬をネブライザーで吸入することも効果的です。
- 携帯用の吸入薬を使う時には、スペーサーを用いると副作用も少なく効果的です。
- 正しい方法(最初の1時間は20分ごと、以後1時間ごとを目安に改善するまで吸入)で、吸入されることが重要です。
副作用:吸入β2刺激薬を連日多量に吸入することは気道の過敏性を高め、症状を不安定にし、喘息死の危険性を高める可能性もあるので、そのような場合は長期管理薬をステップアップする必要があります。
●長期管理薬(非発作時の薬)
長期管理薬は、炎症を抑える働きのある抗炎症薬と、長時間作用して気管支を広げて喘息の症状を改善する長時間作用性気管支拡張薬に分けられます。
成人喘息では炎症を抑える吸入ステロイド薬が第一選択薬で、症状によっては他の薬と併用して用いられます。長期管理における薬物療法としては、長期管理薬をどう使うかがポイントとなります。喘息の症状が起きないように、喘息症状を起こす原因となっている気道の症状を取り、呼吸機能を正常化させるために使用する薬剤が長期管理薬ですし、長期管理においては、必要十分量の長期管理薬を用いることが重要です。
| テオフィリン徐放製剤 | β2刺激薬 |
| 古くから気管支拡張薬として使われていましたが、抗炎症作用があることもわかってきました。低い血中濃度でも効果があるとされ、1日2回の内服で効果があります。血中濃度が高すぎると吐き気、嘔吐、動悸、心拍数の増加、不眠、興奮、けいれんなどが起こることもあります。 ただし、人によって適正な血中濃度が異なりますので、前述のような症状があったときには医療スタッフと相談しましょう。また、熱性けいれんを繰り返す方、てんかんと診断された方、中枢神経の疾患のある方は、使用は避けたほうがよいでしょう。 |
気管支拡張薬です。炎症を抑える効果はありません。抗炎症の効果のある薬と一緒に気管支拡張作用が必要な場合に、必要な期間だけ使うようにします。 β2刺激薬を繰り返し必要とする場合は、根本的な治療が不十分と考え、ステップアップを考えた方がよいかもしれません。 最近、長時間作用性β2刺激薬が吸入薬と貼付薬で使われるようになりましたが、従来と同じ気管支拡張薬ですから、抗炎症作用のある薬と併用する必要があります。 |
| 吸入ステロイド剤 | 抗アレルギー薬 |
| 気管の慢性炎症である喘息は、炎症を抑える薬を使います。抗炎症作用のある薬は何種類かありますが、最も抗炎症作用が強いのはステロイド薬です。ステロイド薬には、吸入、経口、注射などがあります。喘息の治療では、気管支や血液中で分解しやすい特殊構造をもつステロイド薬の吸入療法が主流になってきました。これらの吸入ステロイド薬は、経口ステロイド薬よりも少ない量で、大きな抗炎症作用があり、そして全身性の副作用がほとんどないことが特徴です。吸入ステロイド薬の使用は、喘息の長期管理の基本です。これは成人でも小児でも同じです。比較的軽度の喘息であっても使用することにより長期管理がうまくいきます。 | アレルギー反応を弱める働きがあり、いろいろな段階で作用します。吸入薬もあり、安全性の高い薬です。喘息以外にも食物アレルギー用に内服したり、点眼、点鼻などで使われたりします。 多くの薬があり、どれを選ぶかは、喘息の重症度、鼻炎や皮膚炎などの合併症、飲みやすさ、使用回数などを考えて選びます。 これらの多くは副作用の少ない薬ですが、人によっては眠気、嘔吐、下痢、肝機能障害、血尿などの副作用が報告されている薬もあります。 |
治療目標
喘息の治療目標は、単に発作がないだけではなく、健康な人とほとんど変わらない日常生活を送ることが出来るようになることです。
喘息は、気管支の炎症による慢性疾患です。喘息の治療薬は、いわゆる対症薬であって、必ずしもすべての人が完全な治癒(寛解)を目指せるわけではありません。アレルゲンを取り除いたり、喘息を起こす原因を避けたり、適切な薬を定期的に使用することなどによって、健康な人と変わらない生活を送ることが出来るようになります。